Santé au quotidien |
 Le placenta avait de multiples vertus pour revitaliser l’organisme. On l’utilise en implant pour traiter la baisse du désir sexuel chez la femme. En effet, souvent, celle-ci ressent une baisse de son désir sexuel vers quarante-cinq ans environ. C’est l’âge des prémices de la ménopause, d’une certaine fatigue générale, d’un état dépressif qui ne porte guère à l’épanouissement de la sexualité. C’est à ces femmes, qui par ailleurs ne souffrent d’aucune pathologie et d’aucun trouble psychique (véritable dépression), que l’implant placentaire s’adresse. Le produit, depuis longtemps utilisé en cure de revitalisation globale, est depuis peu employé pour traiter les baisses de libido (désir et énergie sexuels). Dans cette indication, son efficacité est d’autant plus intéressante qu’il n’existait jusqu’à aujourd’hui aucun traitement de ce genre de troubles chez la femme.
Le placenta avait de multiples vertus pour revitaliser l’organisme. On l’utilise en implant pour traiter la baisse du désir sexuel chez la femme. En effet, souvent, celle-ci ressent une baisse de son désir sexuel vers quarante-cinq ans environ. C’est l’âge des prémices de la ménopause, d’une certaine fatigue générale, d’un état dépressif qui ne porte guère à l’épanouissement de la sexualité. C’est à ces femmes, qui par ailleurs ne souffrent d’aucune pathologie et d’aucun trouble psychique (véritable dépression), que l’implant placentaire s’adresse. Le produit, depuis longtemps utilisé en cure de revitalisation globale, est depuis peu employé pour traiter les baisses de libido (désir et énergie sexuels). Dans cette indication, son efficacité est d’autant plus intéressante qu’il n’existait jusqu’à aujourd’hui aucun traitement de ce genre de troubles chez la femme.
Les effets du placenta.
Lors d’une grossesse, le placenta joue de multiples rôles, puisque c’est grâce à lui que le bébé reçoit nourriture et oxygène. à partir du troisième mois, il prend également le relais des ovaires et fonctionne comme une véritable glande endoctrine en secrétant les hormones féminines (œstrogènes et progestérone). Ce rôle hormonal, joint au fait qu’il est composé de cellules vierges et jeunes, lui assure une action rapide et de longue durée, contrairement aux hormones prises sous forme de médicaments. En fait, il «stimule» des cellules déjà existantes, en leur redonnant un «coup de jeunesse».
Son effet rayonnant sur l’ensemble de l’organisme présente de multiples avantages. Il améliore la circulation et particulièrement l’irrigation du cerveau. Cette action permet de traiter l’état de fatigue générale, le ralentissement des facultés intellectuelles et physiques qui génèrent la baisse du désir sexuel. Par cette stimulation de la vascularisation, Il agit aussi spécifiquement sur les organes génitaux. Il relance l’irrigation des muqueuses et assure une meilleure lubrification vaginale. Enfin, il stimule le système immunitaire. Or, on sait qu’après la quarantaine, les femmes deviennent plus sensibles aux agressions microbiennes et virales. En agissant sur la production d’anticorps, il garantit une meilleure santé sans laquelle il ne saurait y avoir de bonne sexualité. L’implant redonne une libido qui existait déjà, mais qui a peu à peu disparu. Pour plus d’efficacité, il doit être posé tôt, avant que de réelles difficultés n’apparaissent dans le couple.
Une intervention brève.
Le placenta utilisé en cure de revitalisation, comme en traitement de la baisse de libido, est d’origine humaine. Une fois prélevés, les extraits sont immédiatement lyophilisés puis réfrigérés à moins 75 degrés. Cette méthode de conservation leur assure une parfaite tolérance par l’organisme humain. Il n y a par conséquent aucun phénomène de rejet.
Dans la pratique, la pose d’un implant nécessite toujours préalablement un bon examen clinique et des recherches complémentaires (analyses sanguines) qui doivent écarter tout risque d’une éventuelle maladie.
La pose elle-même n’excède pas une demi-heure. Après une anesthésie locale, le médecin pratique une petite incision d’un à deux centimètres immédiatement au-dessus du pubis et y glisse l’implant qui se présente sous la forme d’une petite capsule. Une semaine après, il ôte les fils, la cicatrice est parfaitement invisible.
L’effet de l’implant se fait sentir immédiatement et dure au moins pendant une durée de six mois. Pour la majorité des cas traités, l’intervention n’aura pas besoin d’être renouvelée. En effet, la réapparition du désir, la fréquence accrue des rapports sexuels et le plaisir qu’ils ont procuré sont les meilleurs garants d’un épanouissement sexuel durable.
Troubles et maladies |
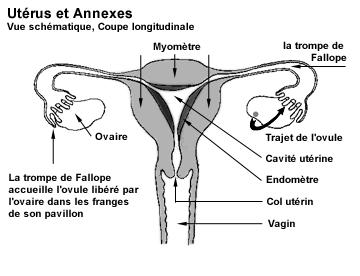 Infections fréquentes qui surviennent essentiellement chez les femmes jeunes, et qui posent un problème de santé publique, en raison des complications dont la stérilité.
Infections fréquentes qui surviennent essentiellement chez les femmes jeunes, et qui posent un problème de santé publique, en raison des complications dont la stérilité.
Dans la grande majorité des cas, l’infection se fait par voie ascendante à partir d’une infection vaginale.
Causes : transmission sexuelle, stérilet, interventions, hystérographie.
Principaux germes : chlamydiae, gonocoque, mycoplasme
Le tableau classique des signes cliniques est présenté comme suit :
* Jeune femme
* Douleurs pelviennes spontanées, le plus souvent bilatérale, paroxystique sur fond continu (douleur toujours présente avec des pics), calmées par le repos, et irradiant peu.
* Fièvre à 38,5 ou 39°
* Etat général conservé
* Leucorrhées pathologiques
* Parfois métrorragies et écoulement purulent venant du col.
A l’examen clinique, on retrouve des douleurs à la palpation. Au toucher vaginal, on retrouve la douleur avec une mobilisation de l’utérus.
Les examens complémentaires demandés :
– NFS ( GB, VS, et CRP)
– Sérologie des chlamydiae
– Recherche d’autres MST (syphilis, Sida)
– Examens bactériologiques (prélèvement des écoulements, hémoculture
– Coelioscopie pour affirmer le diagnostic, voir l’état de l’utérus et des ovaires, et prélever le pus qui sort des trompes.
– L’échographie a peu d’intérêt.
L’évolution est favorable si le diagnostic est précoce et si le traitement est bien mené :
– Disparition des douleurs en 48 heures, de la fièvre et des leucorrhées
– Normalisation de la NFS en environ 10 jours
– Normalisation de la VS en environ 2 semaines.
Les complications immédiates sont les abcès de la trompe qui nécessite parfois l’ablation de la trompe et l’abcès de l’ovaire.
Complications à distance : rechutes, GEU, stérilité, douleurs pelviennes qui deviennent chronique.
Pour le traitement l’hospitalisation est souhaitable. Le repose est très important (le plus strict possible) et bien plus :
– TTT ATB adapté à l’antibiogramme (souvent Augmentin + Tétracyclines), par voie parentérale puis relais par voie per os
– TTT associé à des anti-inflammatoires (AINS ou Corticoïdes) pour les complications à distance
– TTT local sous coelioscopie
– contraception donnée systématiquement
Dans certains cas, il y a nécessité d’un ttt chirurgical, lors d’une complication par un abcès.
Prévention :
– Information sur les MST
– Dépistage de toutes les affections basses
– Asepsie lors des gestes médicaux
– Respecter les contre indications de l’hystéroscopie
– Pas de stérilet chez la nullipare.
La colonne vertébrale |
La colonne vertébrale, ou rachis, est un empilement d’os articulés appelés vertèbres. Elle est le support du dos des vertébrés, notamment des mammifères. C’est sur la colonne vertébrale que sont fixées les côtes. Elle abrite la moelle épinière.
Chez l’Homme, elle supporte la tête et transmet le poids du corps jusqu’aux articulations de la hanche.
Elle est composée de 24 vertèbres (ou de 33 si on compte les vertèbres sacro-coccygiennes soudées) : sept vertèbres cervicales, douze thoraciques et cinq lombaires (plus cinq sacrées et quatre coccygiennes).
La colonne vertébrale est courbée dans le plan sagittal médian, selon un plan frontal. Elle présente deux courbures primaires (concaves en avant), aussi appelées cyphoses, au niveau des rachis thoracique et sacré, ainsi que deux courbes secondaires (concaves en arrière) appelées lordoses au niveau des rachis cervical et lombaire.
Le rachis cervical
Il se compose de sept vertèbres cervicales, dénommées par la lettre C : de C1 à C7. Les deux premières vertèbres cervicales sont très particulières et avec l’os occipital, l’atlas et l’axis forment le craniocervicum, de très grande mobilité.
Rachis cervical supérieur ou « craniocervicum »
Les articulations occipito-cervicales
L’atlas
Première vertèbre cervicale (C1), et par conséquent, première vertèbre du rachis.
Porte la tête (par analogie au titan grec Atlas qui porte le monde).
Composée :
d’un arc antérieur portant en avant le tubercule antérieur et en arrière la fovéa dentis pour la dent de l’axis ;
d’un arc postérieur ;
de deux processus transverses unituberculés creusés d’un foramen : le foramen transversaire qui laisse passer l’artère vertébrale ;
de deux masses latérales où se trouvent à la face supérieure les surfaces articulaires pour les condyles de l’os occipital, et à la face inférieure les surfaces articulaires pour l’axis (2e vertèbre cervicale). En arrière des surfaces articulaires de la face supérieure, on retrouve les deux sillons de l’artère vertébrale (un sillon de chaque côté pour chaque artère).
Elle n’a pas de corps ni de processus épineux.
Son foramen vertébral est grand et grossièrement un carré arrondi.
Il porte deux tubercules dans sa portion antérieure où vient s’insérer le ligament transverse de l’atlas. Ce ligament délimite deux loges (ventrale et dorsale).
En avant, une loge pour la dent de l’axis et en arrière une loge pour la moelle épinière.
L’axis
Deuxième vertèbre cervicale.
Définit un axe de rotation pour l’atlas avec son processus odontoïde (ou dent de l’axis).
Composée :
d’un corps sur lequel est fixé, à sa face supérieure, le processus odontoïde, et à sa face inférieure une surface articulaire pour C3 ;
de deux masses latérales portant les surfaces articulaires avec l’atlas à sa face supérieure et C3 à sa face inférieure ;
de deux processus transverses unituberculés, perforés par le foramen transversaire qui laisse passer l’artère vertébrale ;
d’un processus épineux bituberculé relié au processus transverse par deux lames.
Le processus odontoïde (ou dent de l’axis)
Saillie osseuse verticale située à la face supérieure du corps de l’axis
A sa face postéro-supérieure une facette articulaire dorsale s’articulant avec le ligament transverse de l’atlas
A sa face antéro-supérieure une facette articulaire ventrale s’articulant avec la fovéa dentis de l’atlas.
Sert de pivot pour l’atlas et contribue à maintenir cette vertèbre en place pour protéger la moelle épinière.
Le foramen vertébral de l’axis est grossièrement rond, un peu moins grand que celui de l’atlas, et ne présente pas de particularité.
Développement embryologique et postnatal du craniocervicum
Vascularisation de la dent de l’axis
Pas de disque intervertébral entre occiput et C1 et entre C1etC2
Anatomie vasculaire particulière
Rachis cervical inférieur
Les vertèbres C3-C4-C5-C6-C7 sont dans la continuité de la transition opérée par l’axis.
Elles sont composées :
d’un corps articulaire sur sa face supérieure et inférieure avec les vertèbres sous et sus-jacentes. Il présente à ses bords supéro-latéraux deux uncus stabilisant l’articulation avec la vertèbre sus-jacente ;
de deux processus transverses bituberculés (un tubercule antérieur et un postérieur), perforés par le foramen transversaire qui laisse passer l’artère vertébrale ;
de deux processus articulaires latéraux pour les vertèbres sous et sus-jacentes, séparés du corps par les deux pédicules ;
d’un processus épineux bituberculé relié aux processus articulaires par deux lames.
Le foramen vertébral est triangulaire (forme définitive du foramen vertébral pour les autres vertèbres du rachis) et laisse passer la moelle épinière.
À la face supérieure des processus transverses, on trouve un sillon qui part du corps, passe par le pédicule, puis se finit par le trou de conjugaison. Dans ce sillon, passent les racines nerveuses des nerfs spinaux.
C6 et C7 sont des vertèbres cervicales standard, à quelques différences près.
Vertèbre C6
Le tubercule antérieur de son processus transverse est plus volumineux que ceux des autres vertèbres cervicales. Il est appelé tubercule carotidien.
Vertèbre C7
C7 est une vertèbre de transition entre le rachis cervical et le rachis thoracique.
Son processus épineux est unituberculé, très long et très incliné en arrière et en bas. Il représente la limite postéro-inférieure du cou.
Elle est aisément palpable sous la peau : en descendant le long de la nuque, c’est la première grosse saillie sous la peau.
C’est à cette hauteur que se forme la bosse de bison, qui est une forme de cellulite.
Le rachis dorsal ou thoracique
Il est composé de douze vertèbres dorsales ou thoraciques, dénommées par les lettres T ou D : de T1 à T12, ou de D1 à D12.
Il fait suite au rachis cervical et précède le rachis lombaire.
Le rachis dorsal forme une courbure postérieure physiologique convexe appelée
cyphose dorsale en cas d’excès ou
lordose dorsale ou thoracique en cas d’inversion, voire « dos plat ».
Rachis lombal ou lombaire, sacré ou sacrum et coccyx
Le rachis lombal se compose de cinq vertèbres lombaires (ou lombales), dénommées par la lettre L : de L1 à L5.
Le rachis lombaire forme une courbure antérieure appelée lordose.
Il fait suite au rachis dorsal et précède le rachis sacré.
Le rachis sacré ou sacrum est également appelé rachis sacral. Les cinq vertèbres sacrées sont soudées à l’âge adulte, et ne forment plus qu’un seul bloc osseux appelé sacrum.
Il se compose de cinq vertèbres sacrées ou sacrales, dénommées par la lettre S : de S1 à S5.
Il fait suite au rachis lombal et précède le rachis coccygien.
Il est incliné d’environ 45 degrés en arrière.
Il forme la partie postérieure du pelvis et en assure ainsi la solidité.
Les processus transverses, du fait de cette soudure, ne sont plus distingués et forment une lame osseuse des deux côtés, ce sont les ailes du sacrum.
Il en est de même pour les processus épineux qui ne forment plus que de petites bosses à la face postérieure du sacrum.
La surface articulaire supérieure de la première vertèbre sacrée S1 forme la tête du sacrum, qui s’articule avec la dernière vertèbre lombaire, L5.
Sur les bords du sacrum, dans la partie supérieure, on retrouve une surface articulaire avec l’os iliaque (os coxal), c’est la face articulaire auriculaire (car elle a une forme d’oreille). Elle est tournée vers l’arrière et est en rapport avec son homologue de l’os iliaque pour former l’articulation sacro-iliaque (articulation synoviale, renforcée par des ligaments sacro-iliaques antérieur, postérieur et interosseux). Cette articulation ne permet que très peu de mouvements et transmet le poids du haut du corps aux articulations de la hanche quand la personne se tient debout.
Sur les faces antérieure et postérieure, quatre paires de foramens sacraux laissent passer les rameaux ventraux et dorsaux des nerfs spinaux.
À la partie proximale (inférieure) du sacrum, on retrouve l’articulation sacro-coccygienne, qui l’articule avec le coccyx. C’est une articulation cartilagineuse ne permettant quasiment aucun mouvement.
Coccyx
Vestige osseux : queue des mammifères.
Quatre ou cinq vertèbres coccygiennes soudées entre elles.
Fait suite au sacrum et constitue l’extrémité inférieure du rachis, éjeté en avant.
Volontiers le siège de douleurs lors d’un choc sur le postérieur ou même de fracture-luxation.
Articulations intervertébrales
Trois articulations
Chaque vertèbre s’articule avec la vertèbre sus et sous-jacente (sauf l’atlas qui s’articule avec les condyles occipitaux et bien sûr les vertèbres coccygiennes).
Les vertèbres s’unissent par trois articulations :
le disque intervertébral unissant les plateaux de deux vertèbres.
les deux articulations inter apophysaires postérieures, où les apophyses articulaires supérieures d’une vertèbre s’articulent avec les apophyses articulaires inférieures de la vertèbre sus-jacente.
La solidité est assurée par :
les ligaments vertébraux communs antérieur et postérieur,
les ligaments inter épineux,
les ligaments jaunes,
les ligaments interapophysaire,
les muscles rachidiens antagonistes des mouvements,
les capsules des articulations apophysaires postérieures.
Mobilité
Les mouvements du rachis sont possibles grâce à l’existence d’un système articulaire complexe, le segment articulaire rachidien, unité fonctionnelle constituée par :
le complexe disco-corporéal ou disco-somatique,
les articulations inter apophysaires postérieures,
les ligaments intervertébraux et les muscles vertébraux.
Ce segment articulaire permet les mouvements dans un plan, dont l’amplitude est très variable selon l’étage vertébral considéré :
sagittal (flexion extension) ;
frontal (latéralités) ;
transversal (rotation dans l’axe du rachis).
Les différences d’amplitude sont dues aux différences anatomiques vertébrales notamment :
à l’inclinaison sagittale des apophyses articulaires ;
à l’inclinaison sagittale des apophyses épineuses ;
à la différence d’épaisseur du disque intervertébral ;
à l’articulation avec d’autres éléments (tête, cage thoracique) ;
au type de convexité (avant ou arrière) de l’étage.
Rapports anatomiques
La colonne vertébrale n’est évidemment pas isolée dans l’organisme, elle en est même le pilier et présente à ce titre de nombreux rapports avec les structures environnantes.
Antérieurs
Vaisseaux sanguins
Outre la vascularisation proprement dite du rachis, il y a le passage de vaisseaux dans ou à proximité directe de la colonne.
L’artère vertébrale
Elle est une branche de l’artère subclavière (sous-clavière), et monte dans le canal formé par la superposition des foramens transversaires (canal transversaire) au niveau du rachis cervical. Elle s’engage en général dans ce canal au niveau de C6, mais peut y entrer en C7 ou beaucoup plus haut (parfois, elle traverse uniquement trois ou quatre vertèbres). Au niveau de l’atlas, elle se courbe à angle droit et pénètre dans le cerveau par le foramen magnum. Là, elle rejoint l’autre artère vertébrale, formant le tronc basilaire et participe au cercle artériel du cerveau (le polygone de Willis).
Veine cave inférieure, veines rénales et aorte thoracique (ensuite aorte abdominale)
Elle est la continuité de l’aorte et descend le long du rachis thoracique à sa paroi antérieure. Elle est décalée sur la gauche par rapport à l’axe de la colonne et permet ainsi, par exemple, de s’orienter sur une image médicale. Au niveau du rachis lombaire, elle donne les deux artères iliaques communes.
L’artère radiculaire antérieure d’Adamkiewicz
Plexus nerveux sympathique (érection)
L’axe aéro-digestif
C’est l’ensemble formé par l’œsophage et le larynx puis la trachée. Il débute en regard de C4 et se continue jusqu’à T4 (où la trachée se divise en deux bronches). Il est médian, c’est-à-dire qu’il chemine juste devant les corps vertébraux.
Postérieurs
Les muscles
Le rachis est une zone importante d’insertions musculaires. En effet, il sert d’ancrage aux muscles de la posture et, au niveau du cou, il reçoit une bonne partie des muscles céphalogyres, qui meuvent la tête. Principaux muscles ayant des insertions sur la colonne vertébrale :
Colonne vertébrale cervicale
Muscle petit droit postérieur de la tête
Muscle grand droit postérieur de la tête
Muscle petit droit antérieur de la tête
Muscle grand droit antérieur de la tête
Muscle oblique supérieur de la tête
Muscle oblique inférieur de la tête
Muscle longissimus de la tête (petit complexus)
Muscle longissimus du cou
Muscle semi-épineux de la tête (grand complexus)
Splénius
Muscle trapèze
Muscle long de la tête
Muscle long du cou
Muscles scalènes
Colonne vertébrale thoracique
Muscle grand dorsal
Muscle trapèze et tous les
muscles interépineux (entre les processus épineux), puis tous les autres
muscles de la posture.
Embryologie du rachis
Chez un embryon au stade initial, on verra au niveau dorsal que l’ébauche du système neural est ouverte et est faite de la gouttière neurale à l’origine du système nerveux.
En avant de la gouttière neurale va exister la chorde qui régressera partiellement. De part et d’autre, il y a des amas cellulaires nommés somites à l’origine de deux types de structures:
Les myotomes, à l’origine de la musculature paravertébrale (qui entourent les vertèbres)
Les sclérotomes qui vont se rapprocher du tube neural et vont être à l’origine de la formation cartilagineuse qui donnera la vertèbre en s’ossifiant
La gouttière neurale va se refermer sur la ligne médiane et est d’origine ectodermique (feuillet embryonnaire donnant la peau et le système nerveux). Ceci donnera le tube neural puis le système nerveux central. Le tube est dorsal aux sclérotomes. Ceux-ci vont se diviser en deux. Une vertèbre est la réunion de deux demi sclérotomes inférieurs et de deux demi sclérotomes supérieurs. On a donc la formation d’un noyau cartilagineux, réunion de quatre moitiés de sclérotome.
Le sclérotome suivant va donner lieu à une structure nommé le disque intervertébral. Ce disque va permettre à la chorde de persister sous forme de résidu nommé noyau pulpeux au centre du disque comportant en périphérie un anneau fibreux. En dorsal, on a le tube neural qui sera protégé par un arc postérieur et donnera la moelle épinière. Au niveau du rachis, les corps vertébraux émettent des prolongements qui vont se refermer et contenir le tube neural.Ensuite, il y a une ossification de façon centrifuge.
Biomécanique de l’instrumentation rachidienne
La pathologie de la colonne vertébrale a un retentissement double sur :
la statique : déformations
le contenu du canal rachidien : moelle épinière au-dessus de L1, racines de la queue de cheval en dessous, avec constitution de troubles neurologiques.
L’instrumentation tient compte de ce double retentissement, le cas échéant.
Traumatismes de la colonne vertébrale
traumatismes vrais (accidents)
Traumatisme rachidien cervical
cervical supérieur
cervical bas
thoraco-lombaire
en cas de maladie métabolique : fractures dues à l’ostéoporose ou anomalies de l’ostéomalacie
Trauma discal et lésions « dégénératives »[modifier]
Hernie discale
Affections dégénératives : l’arthrose et ses dérivés
Tumeurs et infections
Tumeurs primitives ou secondaires (Cancer secondaire des os)
Infections de l’espace épidural (sans atteinte osseuse !), des corps vertébraux (spondylites, rares), des disques (discites) ou des deux (spondylodiscites, fréquentes)
Au niveau du crane, on trouve une liaison nommé cordome, tumeur du résidu de corde (voir la partie « embryologie du rachis »). Elle est bénigne et extrêmement récidivante.
Rhumatismes
Maladies inflammatoires (rhumatismes inflammatoires), essentiellement
spondylarthrite ankylosante ou
polyarthrite rhumatismale
Déviations rachidiennes
Malformations « congénitales » comme, par exemple, un noyau somitique ne s’est pas ossifié, on a donc un corps vertébral où il manque 1/4 de structure, on a donc une déviation d’une partie du rachis. Parfois, il manque une hémivertèbre.
Scoliose: Déviation d’une courbure dans un plan coronal comme par exemple le rachis thoracique avec une concavité latérale droite. Associé à cette courbure, il y a une rotation vertébrale.
Neuro musculaire : poliomyélite
Idiopathiques : ce qui n’a pas d’étiologie déterminée dans l’état actuel des connaissances mais parmi elles, les scolioses idiopathiques, les plus fréquentes
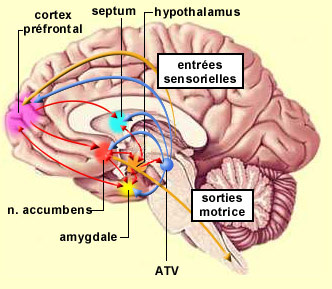 Les principaux centres du circuit de la récompense ont été localisé le long du MFB (« medial forebrain bundle »). L’aire tegmentale ventrale (ATV) et le noyau accumbens constituent les centres majeurs de ce circuit qui en comporte plusieurs autres comme le septum, l’amygdale, le cortex préfrontal ainsi que certaines régions du thalamus. Chacune de ces structures cérébrales participerait à sa façon à divers aspects de la réponse comportementale.
Les principaux centres du circuit de la récompense ont été localisé le long du MFB (« medial forebrain bundle »). L’aire tegmentale ventrale (ATV) et le noyau accumbens constituent les centres majeurs de ce circuit qui en comporte plusieurs autres comme le septum, l’amygdale, le cortex préfrontal ainsi que certaines régions du thalamus. Chacune de ces structures cérébrales participerait à sa façon à divers aspects de la réponse comportementale.