La mémoire |
La mémoire permet de stocker les informations, les sensations perçues par l’organisme, soit provisoirement (mémoire immédiate) soit à long terme pour conserver des souvenirs et des connaissances acquises. Plusieurs régions du cerveau interviennent dans ce processus, grâce aux transmissions entre les neurones (cellules nerveuses) qui les constituent.
À court terme
La mémoire instantanée (sensorielle) ne dure que quelques fractions de seconde et concerne toutes les informations perçues par nos sens (visuelles, auditives, cutanées…).
La mémoire de travail (immédiate) stocke des informations limitées en nombre (pas plus de 7 ou 8 éléments), et à court terme (quelques secondes). C’est par exemple un numéro de téléphone lu dans un bottin, un chiffre dans un calcul…
À long terme
La consolidation des informations permet de les stocker durablement, de constituer des souvenirs, des apprentissages réutilisables très longtemps après. C’est la mémoire de notre date de naissance, du monde qui nous entoure et de ses règles, des évènements de la vie, celle qui nous permet de faire du vélo, de nager…
Une mémorisation en 3 étapes
La mémoire à long terme fonctionne en trois phases successives :
• L’encodage correspond au traitement de l’information pour en faire un véritable souvenir ; cela permet de donner un sens à l’information.
Celle-ci est traitée en lui appliquant une date, un lieu de déroulement : c’est l’indexation. Elle peut aussi être combinée à d’autres : c’est l’association d’idées. Enfin elle peut aussi être associée avec divers indices comme la forme d’un objet, sa couleur : c’est l’indiçage.
• Le stockage permet la conservation de l’information. Certains facteurs la peuvent modifier – par exemple, plus la charge affective est importante, plus le stockage sera durable – d’autres, comme les traitements médicamenteux, peuvent l’altérer.
• La restitution ou le rappel permet d’accéder aux informations stockées.
Les différents systèmes
• La mémoire déclarative (explicite).
Elle concerne les souvenirs consciemment exprimés et se divise en deux types:
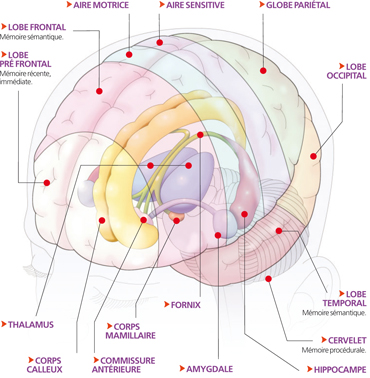
– La mémoire épisodique (région de l’hippocampe puis préfrontale) concerne un évènement de la vie, et toutes les informations retenues à cette occasion.
L’évocation d’un des éléments de cet évènement fait se souvenir de l’ensemble de l’épisode.
– La mémoire sémantique (région frontale et temporale) : c’est la connaissance du monde, des choses de la vie, retrouvée facilement, spontanément.
• La mémoire implicite
C’est la mémoire insconciente, celle qui est impliquée dans le conditionnement. Appelée aussi mémoire procédurale (région du cervelet), elle nous permet de faire du vélo, de nager, de conduire une voiture.
D’autres types de mémoire sont évoqués, comme la mémoire émotive ou encore la mémoire spatiale.
Mécanisme
Un stockage complexe
C’est par l’hippocampe que s’effectue le passage de la mémoire sensorielle volatile à la mémoire à long terme, stable.Toutes les informations perçues dans les zones sensorielles du cerveau passent par l’hippocampe qui les renvoie d’où elles viennent, et ce de multiples fois. Ces va-et-vient des signaux sous forme d’influx nerveux transmis par les neurones provoquent progressivement un stockage d’informations dans les différentes régions du cerveau : c’est la mémoire à long terme.
Le rôle des neurones
Les souvenirs sont stockés dans les millions de neurones du cerveau. L’imagerie moderne montre que l’évocation d’un souvenir stimule les mêmes zones cérébrales que l’événement initial. L’activation des circuits de la mémoire ferait appel aux mêmes neurones que la perception et la compréhension.
Les synapses et les neurotransmetteurs
• Synapses : espace entre 2 neurones, les informations y sont transmises par un médiateur chimique.
• Neurotransmetteur : substance chimique qui permet de faire passer l’information d’un neurone à un autre par une synapse (acétylcholine, sérotonine, noradrénaline…).
La maladie d'alzheimer |
La maladie d’Alzheimer est une affection neurologique qui se traduit par une destruction lente et irréversible de certaines cellules du cerveau. Elle touche essentiellement les personnes âgées et se manifeste d’abord par des troubles de la mémoire. S’il n’existe encore aucun traitement curatif, certains médicaments peuvent ralentir l’évolution de la maladie et des soins spécialisés aider à prolonger le maintien à domicile.

Facteurs de risque
 On sait reconnaître les troubles men-taux et le dysfonctionnement du cerveau liés à la maladie d’Alzheimer, mais on ignore l’origine précise de cette dégénérescence. Les études montrent un certain nombre de facteurs de risque dont le plus évident est l’âge : environ 14 % des plus de 75 ans seraient atteints. Au total, 800 000 personnes en souffriraient en France, et on estime à 150 000 le nombre de nouveaux cas annuels. Le deuxième facteur de risque est l’hérédité (prédisposition génétique). On sait aussi que les femmes sont plus souvent atteintes que les hommes, et qu’une fragilité vasculaire – athérosclérose, hypertension, diabète – pourrait favoriser la maladie. Les autres facteurs de risque possibles sont les antécédents de dépression ou de traumatisme crânien, une exposition à l’aluminium et un faible niveau d’éducation.
On sait reconnaître les troubles men-taux et le dysfonctionnement du cerveau liés à la maladie d’Alzheimer, mais on ignore l’origine précise de cette dégénérescence. Les études montrent un certain nombre de facteurs de risque dont le plus évident est l’âge : environ 14 % des plus de 75 ans seraient atteints. Au total, 800 000 personnes en souffriraient en France, et on estime à 150 000 le nombre de nouveaux cas annuels. Le deuxième facteur de risque est l’hérédité (prédisposition génétique). On sait aussi que les femmes sont plus souvent atteintes que les hommes, et qu’une fragilité vasculaire – athérosclérose, hypertension, diabète – pourrait favoriser la maladie. Les autres facteurs de risque possibles sont les antécédents de dépression ou de traumatisme crânien, une exposition à l’aluminium et un faible niveau d’éducation.
Les lésions du cerveau
Au fur et à mesure que les lésions s’étendent dans les différentes régions du cerveau, certaines fonctions sont perdues, ce qui explique les symptômes et les changements de comportement constatés chez les malades.
Diagnostic
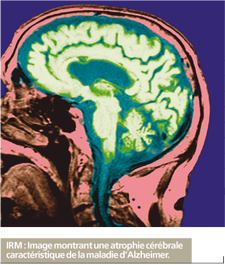
 Il n’existe pas d’examen permettant de diagnostiquer la maladie avec certitude du vivant du patient. Cependant, la conjonction d’un ensemble de critères conduit à dire qu’une personne est probablement atteinte. L’histoire du patient et le bilan neurologique apportent des précisions sur la nature des troubles et sur le type de démence. Des examens de sang et l’imagerie médicale (scanner, IRM) permettent d’écarter d’autres causes de sénilité et confortent le diagnostic.
Il n’existe pas d’examen permettant de diagnostiquer la maladie avec certitude du vivant du patient. Cependant, la conjonction d’un ensemble de critères conduit à dire qu’une personne est probablement atteinte. L’histoire du patient et le bilan neurologique apportent des précisions sur la nature des troubles et sur le type de démence. Des examens de sang et l’imagerie médicale (scanner, IRM) permettent d’écarter d’autres causes de sénilité et confortent le diagnostic.
Le dépistage précoce est un élément essentiel pour instaurer la meilleure prise en charge possible.
Les signes
 Le terme démence s’applique aux maladies cérébrales acquises (non présentes dès la naissance) avec détérioration progressive du fonctionnement intellectuel. Les possibilités d’adaptation de l’individu à son environnement diminuent, ce qui conduit à une perte d’autonomie. Plus de la moitié des cas de démence est due à la maladie d’Alzheimer. Cette maladie est suspectée devant l’association de troubles plus ou moins importants, dont l’évolution se fait de manière progressive et irréversible (déclin continu) :
Le terme démence s’applique aux maladies cérébrales acquises (non présentes dès la naissance) avec détérioration progressive du fonctionnement intellectuel. Les possibilités d’adaptation de l’individu à son environnement diminuent, ce qui conduit à une perte d’autonomie. Plus de la moitié des cas de démence est due à la maladie d’Alzheimer. Cette maladie est suspectée devant l’association de troubles plus ou moins importants, dont l’évolution se fait de manière progressive et irréversible (déclin continu) :
• la perte de mémoire. Les oublis concernent d’abord les faits récents, puis des faits anciens ;
• la difficulté à organiser et à réaliser de simples tâches, comme remplir des papiers administratifs, faire un chèque, suivre une consigne, faire des courses ;
• les problèmes de communication. Des mots sont oubliés, sont remplacés par d’autres ; la compréhension est altérée ; la conversation devient impossible ;
• l’oubli progressif des gestes de la vie courante (utiliser la machine à laver, s’habiller, etc.) ;
• l’impossibilité à reconnaître les objets courants et les visages.
À ces symptômes s’ajoutent des troubles du comportement (tristesse, idées délirantes, agitation, agressivité ), des troubles du sommeil et de l’alimentation.
Les traitements
Actuellement, aucun traitement ne permet de guérir la maladie d’Alzheimer ou d’arrêter son évolution.
• Certains médicaments peuvent atténuer les pertes de mémoire, les problèmes de langage et de raisonnement. Mais ils ne sont pas efficaces chez toutes les personnes affectées et leurs effets ne durent qu’un certain temps.
• La rééducation et la stimulation par des séances d’orthophonie ou de psychomotricité, de même que l’ergothérapie peuvent aider à maintenir une certaine autonomie, et peuvent apporter une aide à l’entourage.
De nombreuses recherches sont en cours pour intervenir aux différents stades de la maladie et la faire reculer.
La main |
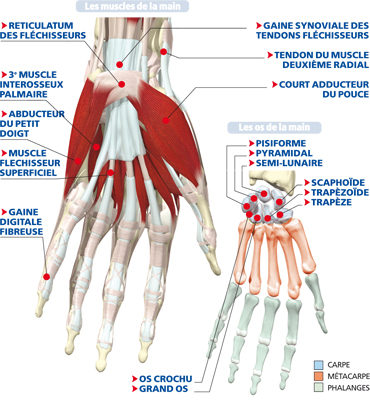
La main comporte cinq doigts dont le premier, le pouce, possède la capacité de s’opposer aux autres. Viennent ensuite l’index, utilisé pour pointer, le majeur, le plus long des doigts, l’annulaire qui porte l’alliance (anneau) et l’auriculaire, plus connu sous le nom de petit doigt. Grâce à ses nombreux os et articulations, la main est dotée d’une mobilité et d’une agilité extrêmes.
Description
Les os
La main se compose de 27 os.
 • Les huit du carpe constituent le poignet et sont alignés sur deux rangées : la proximale (près du bras) avec le scaphoïde, le semi-lunaire, le pyramidal et le pisiforme, et distale (près des doigts) avec le trapèze, le trapézoïde, le grand os et l’os crochu.
• Les huit du carpe constituent le poignet et sont alignés sur deux rangées : la proximale (près du bras) avec le scaphoïde, le semi-lunaire, le pyramidal et le pisiforme, et distale (près des doigts) avec le trapèze, le trapézoïde, le grand os et l’os crochu.
• Les cinq du métacarpe, un par doigt, sont les os longs qui forment la structure élargie de la main.
• Les quatorze phalanges se séparent en trois catégories : les proximales, prolongées par les médianes (le pouce n’en a pas), et les distales qui forment l’extrémité des doigts.
Les muscles
De nombreux muscles concourent à la mobilité et la souplesse de la main.
• Les muscles extrinsèques. Situés dans l’avant-bras, ils transmettent les mouvements, aux mains et aux doigts ,par l’intermédiaire de longs tendons qui cheminent soit sur la paume (tendons fléchisseurs), soit sur le dos de la main (tendons extenseurs).
• Les muscles extrinsèques. Situés dans la main, ils transmettent les mouvements précis des doigts. Les muscles interosseux, se distinguent selon leur situation, en dorsaux (dos de la main) ou palmaires (paume), et permettent respectivement d’écarter et de rapprocher les doigts. Les muscles lombricaux, présents entre chacun des 5 doigts, participent à la flexion et à l’extension tandis que les muscles thénariens servent à la mobilisation du pouce et les muscles hypothénariens à celle de l’auriculaire.
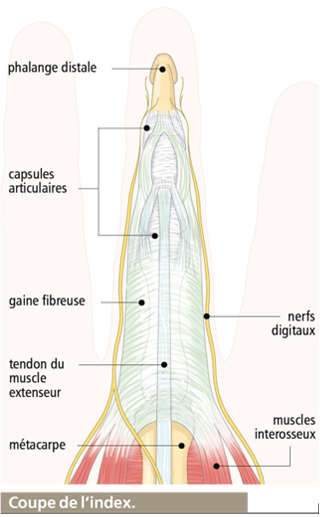
Les doigts : un cas particulier
Les doigts ne comportent pas de muscles, mais uniquement des ligaments et des tendons, provenant des muscles de la main et de l’avant-bras. Les quatre derniers doigts comportent ainsi chacun deux tendons longs, de flexion et d’extension, provenant des muscles de l’avant-bras. Le pouce est contrôlé par des tendons de muscles, extenseurs et fléchisseurs, et deux ligaments principaux (latéral interne et latéral externe).
Innervation
Elle est assurée par trois nerfs principaux issus du plexus brachial, enchevêtrement de fibres nerveuses provenant du rachis cervical :
• le médian innerve les muscles de l’avant-bras et de la main,
• le radial, les muscles de la paume,
• le cubital (ou ulnaire), les muscles du dos de la main.
Ces nerfs se terminent par de petits faisceaux donnant à la main une capacité de mouvements très précis et une perception sensitive très fine.
Irrigation
Le flux vasculaire se fait par l’intermédiaire des artères radiale et cubitale, accompagnées par deux veines profondes, dites « satellites ». Les veines superficielles, développées sur la face dorsale des doigts, forment un réseau allant de l’ongle à la phalange proximale. Elles sont très nombreuses et infiniment variables d’un individu à l’autre, mais aussi d’une main à l’autre.
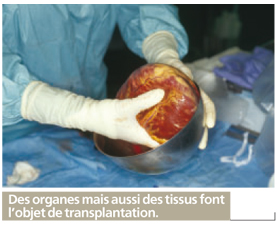
La greffe d'organe |
 La greffe est le remplacement d’un organe défaillant par un organe sain appelé « greffon ». La transplantation est devenue possible grâce aux progrès de l’im-munologie, et son succès dépend essentiellement de la compatibilité entre donneur et receveur. Le point sensible reste le délai d’attente, variable selon les organes, qui peut atteindre plusieurs années.
La greffe est le remplacement d’un organe défaillant par un organe sain appelé « greffon ». La transplantation est devenue possible grâce aux progrès de l’im-munologie, et son succès dépend essentiellement de la compatibilité entre donneur et receveur. Le point sensible reste le délai d’attente, variable selon les organes, qui peut atteindre plusieurs années.
Être donneur
Le don d’organes repose sur le consentement présumé. Tout citoyen est donneur potentiel d’organes (loi du 6 août 2004) à moins de s’y être opposé de son vivant (inscription sur le Registre national des refus). Sans indication spécifique de la volonté du défunt, l’équipe médicale peut s’informer auprès des proches de celui-ci, qui peuvent, ou non, s’y refuser. D’où l’importance de faire les démarches nécessaires avant sa mort si l’on désire faire don de ses organes.
On peut prélever les organes sur :
Une personne décédée cliniquement (victimes d’accidents vasculaires cérébraux et de traumatismes).
Seules les personnes déclarées en état Moneygram point de mort encéphalique dans un service de réanimation peuvent être prélevées. La constatation de cet état est signée par deux médecins .
Un donneur vivant
Il doit être majeur et proche du receveur (conjoint, parents, enfants, frères, sœurs, grands-parents, conjoint de la mère ou du père ou toute personne apportant la preuve d’une vie commune d’au moins deux ans avec le receveur, …). La transplantation ne concerne généralement que les reins, mais le don d’un poumon ou d’un lobe du foie est possible.
Prélèvement
Il se fait en plusieurs temps :
La recherche de contre-indications au prélèvement (maladies transmissibles, virales) est réalisée pour éviter les risques pour le receveur.
Le prélèvement est réalisé par des équipes habilitées, en bloc opératoire.
Chaque organe est isolé et conditionné spécifiquement pour préserver sa conservation. Le corps du défunt est traité avec respect et attention avant d’être restitué à la famille.
 Les organes sont acheminés vers les centres de transplantation des receveurs. Le moyen de transport – routier ou aérien – est défini en fonction de leur temps de conservation (4 heures pour le cœur ; 10 heures pour le foie et les poumons ; 36 heures pour le rein), et de leur destination.
Les organes sont acheminés vers les centres de transplantation des receveurs. Le moyen de transport – routier ou aérien – est défini en fonction de leur temps de conservation (4 heures pour le cœur ; 10 heures pour le foie et les poumons ; 36 heures pour le rein), et de leur destination.
Le receveur est prévenu de la disponibilité d’un greffon par l’équipe médicale qui le suit. Il est pris en charge, en urgence, dans le centre de greffe. Après vérification de l’absence de contre-indications de dernière minute, il est préparé à recevoir le greffon.
L’équipe de coordination hospitalière représente un maillon essentiel dans ce circuit « donneur/receveur », car elle assure le lien entre les différentes équipes qui sont amenées à intervenir.
Mort encéphalique
C’est la destruction totale et irréversible de l’ensemble des structures du cerveau constatée par trois critères cliniques :
-l’absence totale de conscience et d’activité motrice spontanée,
-l’abolition de tous les réflexes du tronc cérébral,
-l’absence totale de ventilation spontanée.
Le caractère irréversible est confirmé par deux électroencéphalogrammes non réactifs, effectués à 4 h d’intervalle, ou par une angiographie cérébrale montrant l’arrêt de l’irrigation du cerveau. La respiration et les battements du cœur peuvent être maintenus quelques heures supplémentaires par des techniques de réanimation.
Attribution d’un organe
Les règles de répartition et d’attribution des greffons prélevés sur le corps de personnes décédées sont définies par l’Agence de la biomédecine. Les bénéficiaires prioritaires sont :
 Les personnes en sursis ayant une défaillance aiguë pouvant conduire à une mort à court terme (cœur, foie, rein) .
Les personnes en sursis ayant une défaillance aiguë pouvant conduire à une mort à court terme (cœur, foie, rein) .
Les malades à faible potentiel, c’est-à-dire à faible probabilité d’obtenir un greffon.
Les enfants
En dehors de ces priorités, il faut tenir compte de la compatibilité entre donneur et receveur, de la place sur la liste d’attente, de la proximité entre le centre de transplantation et le lieu de prélèvement.
Rejet de la greffe
C’est une réaction de défense développée par l’organisme du receveur. Le greffon, qui porte les antigènes propres au donneur, ne va pas être reconnu, et l’organisme du receveur va mobiliser les cellules de son système immunitaire (les lymphocytes T) pour l’éliminer. Afin de lutter contre ce phénomène naturel, les transplantés prennent toute leur vie des traitements appelés immunosuppresseurs.
Diversité des greffes
Moins connue, mais plus fréquemment pratiquée car les greffons sont plus facilement obtenus, la transplantation de tissus (valves cardiaques, cornée, peau, tendons, ligaments, vaisseaux, os) s’applique :
Aux autogreffes de tissus
Le donneur et le receveur sont la même personne (greffes de peau, d’os, de tendons et ligaments)
Au sang
C’est le plus couramment greffé : globules rouges, plaquettes sanguines, globules blancs.
À la moelle épinière
À partir de la moelle osseuse, on peut réaliser des autogreffes, des allogreffes familiales (les donneurs sont de la même famille) ou à partir de donneurs non apparentés.
Les organes greffés sont généralement :
• les reins (un seul ou les deux) ;
• le foie (un lobe ou la totalité) ;
• le cœur et les poumons (souvent ensemble) ;
• des sections de l’intestin grêle ;
• le pancréas (en partie ou en totalité).
Sont à l’étude ou en cours d’expérimentation : les transplantations de cellules pancréatiques, musculaires, nerveuses et de fœtus humain.
La douleur |
Sensation pénible et désagréable, la douleur apparaît de façon aiguë ou chronique. C’est un signal envoyé par le système nerveux dont il est parfois difficile de déterminer l’origine. De plus en plus prise en compte par les médecins, elle n’a pas encore livré tous les mystères de son mécanisme.
 Définition
Définition
La douleur, caractérisée par une sensation anormale et désagréable survenant dans une partie du corps, est le résultat de la stimulation des terminaisons nerveuses qui transmettent un signal au cerveau par les cellules du système nerveux. Elle peut être associée, ou non, à des lésions réelles ou potentielles, visibles ou invisibles. Par conséquent, bien qu’il soit facile de définir sa localisation, il est très souvent plus délicat d’en déterminer la cause.
Différents types
Selon la transmission de leur signal, on distingue plusieurs types de douleurs :
Aiguë
La douleur aiguë est un symptôme déclenché par le système nerveux pour alerter l’ensemble de l’organisme d’une anomalie, par exemple lors d’une fracture de l’os du bras. La douleur ressentie signale l’apparition d’une lésion (le bras cassé). Dès que la blessure est traitée, elle disparaît.
Chronique
Celle-ci est, en revanche, persistante dans le temps. Elle perdure depuis trois, voire six mois sans que sa cause puisse être déterminée avec exactitude. Elle devient une pathologie à part entière, demandant à être traitée comme telle.
Par excès de « nociception »
La douleur résulte ici de stimulations excessives des récepteurs périphériques qui transmettent un signal de douleur au cerveau par le système nerveux. C’est de loin la plus fréquente ; elle correspond aux maux habituels : coups, brûlures, douleurs postopératoires, inflammations, fractures…
Neurogène ou neuropathique
Le syndrome douloureux est le résultat d’une altération du système nerveux lui-même (nerfs, moelle épinière, cerveau) et non d’une lésion apparente.
De par leur cause, ces douleurs peuvent être très invalidantes et très difficiles à soulager. Parmi les douleurs neurogènes les plus connues, on peut citer les neuropathies du zona et du diabète, très douloureuses, mais aussi l’inconfort moins grave dû à un fourmillement ou à un picotement provoqués par une névralgie.
Psychogène
On regroupe sous ce terme toutes les douleurs que l’on n’arrive pas à classer dans l’une des catégories précédentes. Ce sont des douleurs sans lésions apparentes et auxquelles on ne trouve pas, malgré un bilan médical approfondi, de raison valable. Il semble probable qu’elles soient le résultat d’un mal-être plus moral que physique, même si elles sont bien réelles.
Mesure
De par sa nature même, la douleur ne peut pas se quantifier ; son ressenti est trop variable d’un individu à l’autre. Cependant, son évaluation reste indispensable pour orienter le choix des traitements.
Plusieurs échelles permettent d’évaluer les douleurs chroniques chez l’adulte. Elles en mesurent l’intensité, les aspects et le retentissement sur le comportement.
L’échelle visuelle analogique (EVA) C’est la plus utilisée. Elle se présente sous la forme d’une réglette de 10 cm de longueur avec un curseur que la personne fait varier en fonction de l’intensité de la douleur.
Les échelles verbales
En autoévaluation validée et questionnaire descriptif, elles sont bien sûr adaptées aux capacités d’expression du malade (enfants, handicapés moteurs ou personnes âgées).
Traitements
Il en existe une très grande variété pour lutter contre les différents types de douleur, à choisir selon l’intensité de celle-ci.
 Les thérapeuthiques non médicamenteuses (chirurgie, acupuncture, relaxation…) sont beaucoup moins répandues que les thérapeutiques médicamenteuses exposées ci-dessous. La description de la douleur par le patient peut aider à préciser sa localisation, ses horaires, son intensité, ce qui l’aggrave et ce qui la soulage.
Les thérapeuthiques non médicamenteuses (chirurgie, acupuncture, relaxation…) sont beaucoup moins répandues que les thérapeutiques médicamenteuses exposées ci-dessous. La description de la douleur par le patient peut aider à préciser sa localisation, ses horaires, son intensité, ce qui l’aggrave et ce qui la soulage.
Les médicaments
Appartenant à la  famille des antalgiques, ils ne traitent pas la cause de la douleur mais en suppriment la sensation (analgésiques). L’OMS (L’Organisation mondiale de la Santé) les a classés dans plusieurs catégories selon leurs capacités à soulager une douleur plus ou moins intense.
famille des antalgiques, ils ne traitent pas la cause de la douleur mais en suppriment la sensation (analgésiques). L’OMS (L’Organisation mondiale de la Santé) les a classés dans plusieurs catégories selon leurs capacités à soulager une douleur plus ou moins intense.
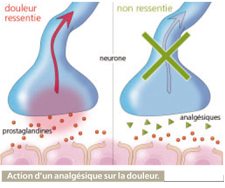
• Niveau 1
Ce groupe de médicaments contient les analgésiques non morphiniques comme le paracétamol, l’aspirine et les anti-inflammatoires. Ils sont indiqués en cas de douleur légère à modérée et agissent principalement sur la partie blessée. Lorsqu’un tissu est endommagé, il libère des hormones, comme les prostaglandines, qui voyagent via le système nerveux jusqu’au cerveau pour l’informer du site de la douleur et de son intensité. Les analgésiques interviennent, en amont, en ralentissant la production d’hormones. Celles-ci ne jouent donc plus leur rôle de messager, le cerveau n’est pas averti et, au final, le blessé ne ressent plus la douleur. Un bien qui peut aggraver le mal dans le cas d’une entorse par exemple, quand le malade a tendance à oublier son état et force sur sa cheville endommagée, aggravant la lésion. La douleur disparue ne joue plus son rôle de signal d’alarme.
• Niveau 2
Cette catégorie comporte les agonistes morphiniques faibles comme la codéine. Ces médicaments sont indiqués en cas de douleurs modérées à intenses ou dès lors que les douleurs résistent à 2 ou 3 grammes d’analgésiques de niveau 1.
• Niveau 3
Dans ce groupe se trouvent les agonistes morphiniques forts (morphine, péthidine, dextromoramide) qui sont utilisés dans les douleurs sévères, notamment d’origine cancéreuse. Ils bloquent la transmission du message douloureux, l’empêchant d’atteindre le cerveau, mais la conscience du malade sera également altérée et le risque de dépendance est très important.













